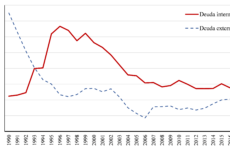
América Latina es una región de migrantes. En 2017, 37 millones de Latinoamericanos no residían en sus países de origen. El movimiento de población continúa y en algunos países se ha intensificado. La crisis humanitaria y económica en Venezuela había causado a mediados de 2019 la migración de 4 millones de personas en un poco más de dos años. Aunque Estados Unidos es el principal destino, un número creciente está migrando a otros países de la región y en algunos casos con migraciones masivas. Muchos países de América Latina son hoy receptores netos de migrantes. Esto genera un reto de política pública para la contención del COVID19 que no es menor.
La protección de la salud de los migrantes y la población local en medio de la pandemia del COVID19 es un desafío de política que la región deberá enfrentar con generosidad hacia los migrantes, políticas públicas innovadoras y una acción decidida. Por un lado, los flujos de población desde Venezuela, un país con el sistema de salud completamente colapsado, imponen riesgos de contagio para los migrantes mismos y la población receptora. Por otro lado, el riesgo de contagio para los migrantes en los países receptores es alto dado que muchos viven en condiciones precarias de hacinamiento, carecen en la mayoría de los casos de acceso al sistema de salud y enfrentan unas condiciones frágiles de salud con altos niveles de desnutrición.
Un estudio reciente que hicimos estudia el impacto de la migración venezolana sobre la incidencia de enfermedades infecciosas en Colombia. El análisis usa los datos del Registro de Entidades Prestadores de Salud en Colombia (REPS), que registra los diagnósticos de todas las visitas médicas de los pacientes cubiertos por el sistema de salud. Con base en estos datos, el estudio calcula el total de casos de enfermedades infecciosas por mes y municipio y estima el impacto de los flujos de migrantes sobre la incidencia de tres grupos de enfermedades (transmitidas por vectores[1], prevenibles por vacunación[2] y de transmisión sexual[3]) y para cada enfermedad por separado.
Los resultados no son alentadores y muestran la necesidad de adoptar políticas agresivas para prevenir el contagio. La migración aumentó la incidencia de varicela en 4.8%, tuberculosis en 4.9%, HIV en 10% y sífilis en 6.9%, evaluado en la media de incidencia. El pico del impacto para la varicela y la tuberculosis es tras dos meses del contacto entre los migrantes y la población receptora. El efecto negativo de cada enfermedad se concentra en ciertos grupos de edad: la varicela en menores de edad, la tuberculosis en mayores de 65 años y las enfermedades de transmisión sexual en los adultos.
El primer paso para prevenir los efectos negativos sobre la salud de migrantes y población local es ampliar el acceso al sistema de salud para la población migrante. Una segunda etapa de este estudio evaluará el impacto de un importante programa de regularización que llevó a cabo el Gobierno de Colombia en 2018 sobre las condiciones de salud de los migrantes venezolanos. A finales de Julio de 2018, el gobierno del presidente Juan Manuel Santos regularizó la situación de más de 440.000 migrantes venezolanos indocumentados cubiertos por el Registro Administrativo de Migrantes Venezolanos. Además de proveer permisos de trabajo por dos años, cobertura en educación y acceso a subsidios para la población de bajos recursos, el Permiso Especial de Permanencia (PEP) otorgó acceso al régimen subsidiado de salud. Los participantes en grupos focales que realizamos en diciembre de 2019 resaltaron que el PEP aumentó su acceso al sistema de salud. Al sentir legitimidad en su condición migratoria y tener acceso a todos los servicios del sistema de salud, acudieron con mayor frecuencia a los centros de salud, hospitales y centros de vacunación del país. Esto ha contribuyó a incrementar su acceso a servicios de medicina preventiva, curativa y a las drogas requeridas para enfermedades crónicas. En los próximos meses junto con Andrés Moya, Marisol Rodriguez, e Innovation for Poverty Action aplicaremos unas encuestas a la población beneficiaria del PEP y un grupo de control para entender con mayor rigurosidad la magnitud del impacto y sus efectos adicionales sobre salud mental y otras dimensiones.
Prevenir el contagio de enfermedades infecciosas requiere de un conjunto de políticas públicas que garanticen el acceso de los migrantes a servicios de salud de calidad y pertinentes. Primero, un alto porcentaje de la población migrante en Colombia, y la región, es indocumentada ya que no entró por los pasos fronterizos oficiales. Si bien el país generosamente provee servicios de urgencias y medicina preventiva a los migrantes indocumentados, muchos prefieren no usarlos para evitar ser deportados. Regularizar los migrantes y proveer acceso al paquete completo de servicios de salud permitirá aumentar las tasas de vacunación de los niños migrantes, frenar el contagio una vez se presentan las enfermedades, tratar a la población migrante y vincularlos a campañas de prevención. Segundo, los programas de salud reproductiva en población migrante contribuyen a prevenir la transmisión de enfermedades sexuales y los embarazos no deseados. El colapso del sistema de salud en Venezuela y la caída de los ingresos de la población ocasionó un menor uso de métodos anticonceptivos. Los datos de nuestro estudio demuestran que, tras la migración, este problema persiste. Tercero, y de primera importancia para la coyuntura actual, se debe poner en marcha sistemas de detección temprana de enfermedades infecciosas y del COVID19 con el fin de adoptar las medidas necesarias que contengan el contagio tanto de la población migrante como la población local.
La migración no se detendrá. Las fronteras son porosas y las muy precarias condiciones en Venezuela no dan muchas alternativas a la población. La propagación de la enfermedad se puede contener con políticas públicas ambiciosas que no dan espera. Debemos ponerlas en marcha ya.
[1] Malaria, dengue, leishmaniasis y chagas
[2] Varicela, sarampión, rubeola, tuberculosis, difteria y tos ferina.
[3] HIV y sífilis.